Una condizione ad alto rischio di amputazione d’arto
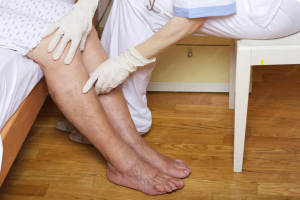
Lo sviluppo di Ischemia Critica degli arti inferiori aumenta in maniera significativa il rischio di complicazioni già entro il primo anno: circa 1 paziente su 3 ha una amputazione, circa 1 su 4 muore, più frequentemente per cause cardiache o cerebrali. L’Ischemia Critica degli arti inferiori (CLI, Critical Limb Ischemia) è definita come dolore ischemico a riposo con Indice di pressione alla caviglia/braccio (ABI – Ankle Brachial Index) inferiore a 40 mm Hg, o necrosi tissutale con pressione arteriosa inferiore a 60 mm Hg, in pazienti senza diabete (1). I pazienti diabetici, presentando la neuropatia con frequenti infezioni, sono caratterizzati da un quadro clinico del tutto particolare. Questa definizione è stata sviluppata principalmente per descrivere i pazienti affetti da ischemia pura dovuta ad aterosclerosi prima dell’epidemia globale di diabete mellito (DM). Tuttavia, poiché i pazienti con DM ora costituiscono la maggioranza di quelli con ischemia critica, si deve considerare la perfusione assoluta dell’arto anche nel contesto della neuropatia diabetica. La causa dell’ischemia critica risiede nello sviluppo di una Arteriopatia Cronica Periferica degli Arti Inferiori, una malattia legata principalmente alla evoluzione della malattia aterosclerotica, dove le placche aterosclerotiche aumentano portando progressivamente alla formazione di una stenosi arteriosa; la fase finale è la formazione di una improvvisa trombosi che porta alla occlusione dell’arteria colpita, in genere la femorale superficiale, poplitea e tibiali. Come capite bene niente a che vedere con il naturale processo di invecchiamento chiamato arteriosclerosi. Già nel 2010, le ricerche statistiche suggerivano che oltre 200 milioni di persone in tutto il mondo vivevano con l’arteriopatia, con un aumento del 23,5% rispetto al 2000. Si ritiene che questa diffusione sia in gran parte attribuibile all’invecchiamento della popolazione e alla crescente prevalenza dei fattori di rischio, in particolare il diabete mellito. Questi fattori di rischio sono stati ampiamente studiati e, oltre al diabete, comprendono il fumo, l’ipertensione, l’ipercolesterolemia e l’inquinamento atmosferico. Ma anche malattie come le nefropatie croniche possono essere accompagnate da arteriopatia periferica, che in questi pazienti costituisce un fattore rilevante di mortalità. Molti studi epidemiologici hanno messo in evidenza come la presenza di una arteriopatia periferica costituisca un vero e proprio marker della diffusione e della gravità della malattia aterosclerotica nell’intero organismo, arterie del cuore e del cervello le più colpite. La ischemia grave conduce alla Gangrena dell’arto, che richiede una amputazione maggiore o minore: la diagnosi ed il trattamento effettuato in una fase precoce condiziona pesantemente il risultato e quindi la conservazione dell’arto. La clinica richiede una valutazione del dolore a riposo e del trofismo cutaneo della periferia dell’arto. Il primo esame strumentale da eseguire è l’EcoColorDoppler, che permette di valutare la perfusione arteriosa, ma soprattutto la morfologia delle lesioni arteriose compresa la eventuale presenza di trombosi cioè della occlusione della arteria. Successivamente si può effettuare una Angio TC (con mezzo di contrasto), fondamentale verificare se si tratta di una complicazione del Diabete.
L’enoxaparina (Inhixa) è indispensabile nella cura della ischemia critica (2)
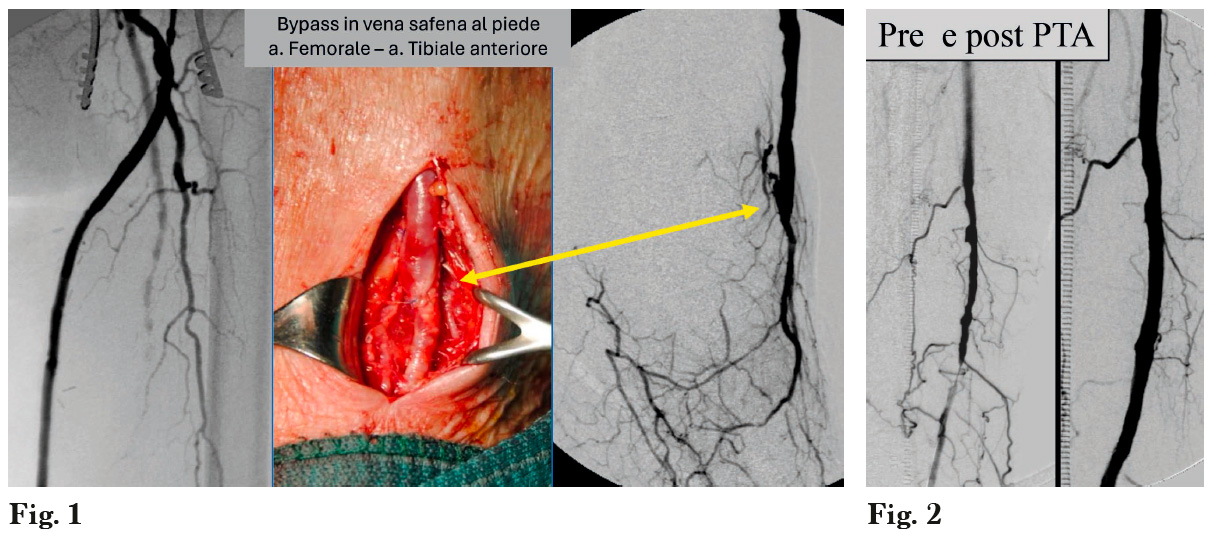
La terapia è articolata e si avvale della Terapia Chirurgica (Fig. 1) e della Angioplastia Percutanea (PTA/Stent) (Fig. 2), ma è fondamentale nella prima fase, sin dalla osservazione clinica, mettere in atto una terapia che consenta al paziente di superare l’attesa all’intervento: una somministrazione di enoxaparina (Inhixa) 4.000 U.I due volte al dì, che proseguirà anche dopo, nella fase successiva al trattamento con una dose inferiore, 4.000 U.I. al dì. Gli anticoagulanti di nuova generazione sono adatti solo alla fase cronica della malattia (2). L’enoxaparina (Inhixa) permette di fermare l’evoluzione del trombo formatosi sopra la placca aterosclerotica e a volte consente anche una lisi parziale del trombo, risolvendo spesso i sintomi che acutamente si erano presentati come il dolore, facendo tornare la malattia allo stadio della claudicazione intermittente. La terapia eparinica sarà un coadiuvante fondamentale, prima, durante e dopo la procedura terapeutica.
Dal mondo reale
Si presenta all’ambulatorio specialistico di Chirurgia Vascolare, un uomo di 40 anni che giocando a Tennis ha avuto un dolore alla gamba che perdurava camminando: claudicazione intermittente a 100 m, lieve dolore al piede con cute pallida e fredda. In una precedente visita avevano proposto una PTA (alta percentuale di recidiva e retrombosi). Si trattava di una trombosi su stenosi preesistente. Fu instaurata una terapia con anti aggregante piastrinico, enoxaparina (Inhixa) 4.000 UI due volte al dì per 2 settimane e successivamente 4.000 UI die. Al controllo dopo due mesi era scomparsa la claudicazione intermittente e dopo 4 mesi il signore tornava a giocare a tennis. Un esempio di come l’enoxaparina (Inhixa) deve essere il primo approccio terapeutico.

di Andrea Stella