Caso clinico
Una paziente di 77 anni, casalinga, afferiva al DEA per la comparsa a domicilio di dispnea progressivamente ingravescente (NYHA IIa) insorta nei 7-10 giorni antecedenti, accompagnata da leggera febbre serotina e tosse, negava di avere avuto in passato episodi di dolore toracico, emoftoe. Negava attuale o pregresso fumo di sigaretta. All’anamnesi patologica remota la paziente riferiva assoluto benessere fino all’età di 69 anni, quando veniva posta la diagnosi di asma bronchiale, per cui veniva avviata con beneficio la terapia broncodilatante; dimessa dalla Divisione di Pneumologia con diagnosi di insufficienza respiratoria in polmonite interstiziale bilaterale da Chlamydia Pneumoniae e riacutizzazione di asma. Veniva eseguita, inoltre, una emogasanalisi arteriosa in aria ambiente che documentava la presenza di una insufficienza respiratoria tipo 1: pH 7,53, pCO2 34,9 mmHg, pO2 44,7 mmHg, SO2 84,5%; HCO3- 29,5 mmol/l. Rx torace eseguito all’accesso in DEA, mostrava un’immagine con ispessimento interstiziale a livello basale, nel contesto del quale si riconosceva addensamento sfumato alla base polmonare dx. La paziente si presentava vigile, lucida e collaborante; PA 140/80 mmHg, FC 110 bpm, ritmica, FR 32 atti/minuto; SpO2 94% in maschera di Venturi 35% 8 l/min. Cute e mucose pallide; non rash cutaneo. All’esame ematochimico tra l’altro si poteva osservare: neutrofili 14.000, Hb gr/dl 9.0, PCR mg/dl 8,5, creatinina mg/dl 1.01. Edemi improntabili bilateralmente con segno della fovea al terzo distale di gamba; non turgore giugulare. Le sierologie per polmoniti confermavano la presenza di una positività IgA e IgG anti-Chlamydia Pneumoniae, mentre la sierologia per Mycoplasma e Pneumococco e l’antigene urinario della Legionella risultavano negativi.
Diagnosi
Veniva pertanto posta la diagnosi iniziale di insufficienza respiratoria tipo 1 a eziopatogenesi mista: polmonite e scompenso cardiaco. La paziente veniva ricoverata. Avvio di terapia antibiotica con associazione levofloxacina + piperacillina/tazobactam, inoltre terapia diuretica e ossigenoterapia. La paziente torna dal Pronto Soccorso con indicazioni alla profilassi TEV. Il medico di famiglia cosa ne pensa?
Bibliografia di riferimento
Lozano R, et al. Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet. 2012; 380: 2095-2128.
Violi F, Cangemi R, Calvieri C. Pneumonia, thrombosis and vascular disease. J Thromb Haemost. 2014; 12: 1391-1400.
Pandor A, Tonkins M, Goodacre S, et al. Risk assessment models for venous thromboembolism in hospitalised adult patients: a systematic review. BMJ Open. 2021; 11: 045672.
Contraria ad una Profilassi Trombo Embolica Venosa (TEV)
Si tratta di una signora di 77 anni con una anamnesi di asma bronchiale in trattamento con broncodilatatori, che giunge al DEA con un quadro di insufficienza respiratoria acuta secondaria ad una pneumopatia acuta interstiziale basale confermata da una Rx del Torace e da esami di laboratorio che mostrano leucocitosi neutrofila con 14.000 GB. È presente uno stato di anemia con 9 gr/dl di emoglobina e una sierologia IgA e IgG positiva per infezione da Chlamydia. Il DEA dimette la paziente dopo aver impostato la terapia antibiotica combinata con piperacillina/tazobactactam associata a levofloxacina, ossigenoterapia e diuretici per un’iniziale ritenzione idrosalina. Sulla base delle condizioni cliniche della paziente alla dimissione, ci si pone il problema se effettuare la profilassi del trombo-embolismo venoso con ebpm: considerando che l’età della paziente, l’infezione respiratoria acuta associata a insufficienza respiratoria e immobilità aumenta la probabilità e il rischio di TEV. La polmonite acquisita in comunità (CAP) è l’infezione più comune che porta al ricovero in unità di terapia intensiva e la causa più comune di morte associata a malattie infettive nei paesi sviluppati. Diversi modelli di valutazione del rischio RAM (Risk Model Assessment) sono stati proposti e validati in pazienti con patologie acute per aiutare nella decisione di applicare la tromboprofilassi. Una recente revisione sistematica ha dimostrato che il valore prognostico e l’utilità clinica dei RAMS disponibili sono limitati e inoltre non sono disponibili RAMS specifici per la polmonite. In questo caso tuttavia il Padua Score per il rischio TEV risulta essere basso inferiore a 4. Inoltre la paziente presenta uno stato di anemia con 9 gr di emoglobina che costituisce una controindicazione alla profilassi TEV con anticoagulanti. In conclusione riteniamo che in questo caso particolare, una volta stabilizzata la paziente in DEA, esistono condizioni che rendono inopportuno intraprendere a domicilio della paziente la profilassi con ebpm, sia per il basso rischio espresso nella RAM del Padua Score, sia per lo stato di anemia della paziente che costituisce una controindicazione all’uso dell’eparina per la profilassi di TEV.

di Marina Moscatelli
Favorevole ad una Profilassi Trombo Embolica Venosa (TEV)
L’enoxaparina è comunemente impiegata in ambito clinico per la profilassi del tromboembolismo venoso (TEV), che comprende sia la trombosi venosa profonda (TVP) sia l’embolia polmonare (EP). La profilassi con eparina è particolarmente importante in pazienti ospedalizzati, ma anche a domicilio, come nel caso della paziente descritta, e credo si possa sostenere con forza l’ipotesi di instaurare una profilassi TEV, per le seguenti ragioni:
❶ Immobilità o ridotta mobilità: La paziente, data la sua condizione di insufficienza respiratoria e il ricovero ospedaliero, è probabile che sia immobile o almeno ipomobile. L’immobilità è un fattore di rischio significativo per lo sviluppo di TEV.
❷ Infezione acuta di malattia: La polmonite interstiziale e l’esacerbazione dell’asma bronchiale sono condizioni acute che possono aumentare il rischio di TEV a causa di citochine infiammatorie protrombotiche infatti citochine proinfiammatorie come interleuchina-6 (IL-6) e tumor necrosis factor alfa (TNF-alfa) possono stimolare la produzione di fattori della coagulazione i quali, una volta attivati, possono a loro volta indurre la sintesi di citochine proinfiammatorie in un processo che si autoalimenta e amplifica.
❸ Anzianità: L’età avanzata (77 anni) è un fattore di rischio indipendente per TEV.
❹ Ipercoagulabilità: I dati di laboratorio mostrano un aumento dei neutrofili e una PCR elevata, indicativi di un processo infiammatorio attivo, che può portare a uno stato di ipercoagulabilità.
❺ Storia di eventi cardiorespiratori: La presenza di scompenso cardiaco aggiunge ulteriori rischi per la stasi venosa e la formazione di trombi.

di Ombretta Papa
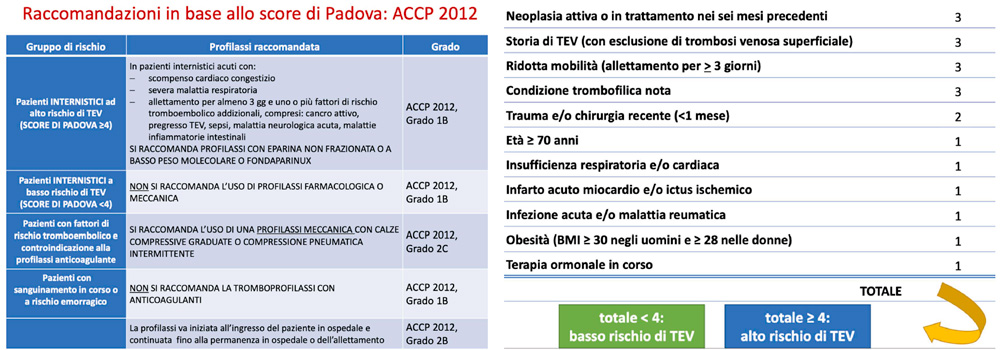
Secondo il Padua score la paziente presenta un punteggio di 6: ridotta mobilità 3, età > 70 anni 1, insufficienza respiratoria e cardiaca 1, infezione acuta 1.
Se il totale è maggiore di 4 punti, il rischio TEV deve essere considerato Alto, ed è consigliabile instaurare la profilassi TEV.